Sleeve-gastrektomi,
Fedmeoperasjon - gastric sleeve, Bærum sykehus
Personer med sykelig overvekt som ønsker å gå ned i vekt, men som ikke har lykkes etter gjentatte forsøk, kan ha nytte av fedmeoperasjon. Hovedgrunnen til at en fedmeoperasjon gir vektreduksjon er at man blir raskere mett og mindre sulten, ikke at man har koblet ut deler av tarmen. Sleeve-gastrektomi er en type fedmeoperasjon der omtrent 80 prosent av magesekken fjernes. Dette gir magesekken mye mindre volum og du får derfor følelsen av metthet raskere.
Varig vektreduksjon krever varig endring i atferd. Mennesker er forskjellige, men for de fleste innebærer endringene en kombinasjon av kaloriredusert kost, økt fysisk aktivitet og mindre stillesitting. Det finnes forskjellige metoder som kan bidra til slik atferdsendring, både kirurgiske og ikke-kirurgiske.
Sleeve-gastrektomi skiller seg fra gastric bypass ved at tarmene ikke kobles om. I praksis betyr dette at risikoen for mangler på vitaminer og mineraler er noe lavere. Siden en del av magesekken fjernes kan man ikke reversere inngrepet.
Før
Fysisk aktivitet i fedmebehandling
Det er viktig å være godt forberedt før en fedmeoperasjon. Sykehuset tilbyr både individuell og gruppebasert veiledning.
Individuell veiledning etter behov
Alle som skal fedmeopereres vil etter behov få innkallelse til time hos en eller flere av behandlerne i vårt tverrfaglige team (lege, fysioterapeut, sykepleier, klinisk ernæringsfysiolog, psykolog) både før og etter operasjonen.
Se også tilbud om Startkurs - livsstilsendringskurs for personer med sykelig overvekt
Polikliniske samtaler før operasjon
Du vil kalles inn til en samtale hos lege før operasjonen. Det er viktig at du tar med skriftlig liste over alle medisiner du bruker, inkludert nøyaktige navn, styrke og doseringer. Enkelte pasienter må også gjennomgå ekstra undersøkelser som gastroskopi, røntgen eller hjerte- og lungeundersøkelse.
Kvinner som er i fertil alder og er seksuelt aktive må ta en graviditetstest før planlagt operasjon. Hvis man er gravid, må operasjonen utsettes.
Vektnedgang før operasjonen
De fleste som skal opereres må gjennomføre en lavkaloridiett (800-1200 kalorier per dag) de siste tre ukene før operasjonen. Dette vil gjøre det lettere å gjennomføre operasjonen med kikkehullskirurgi. Både mengde fett inne i buken og leverens størrelse vil reduseres i løpet av en lavkaloribehandling.
Kosthold før operasjonen
Det anbefales at du bruker tiden før operasjonen til å jobbe med spisemønster og matvarevalg.
Her er noen av de utfordringene det er lurt å ta tak i:
• Unngå småspising. Spis til regelmessige tider og bruk tid på måltidene – nyt maten!
• Spis mat med høy proteinkvalitet: Rent kjøtt, fugl eller fisk, egg, belgfrukter (erter, bønner, linser) eller magre melkeprodukter.
• Prøv å unngå å spise fordi du er lei deg, sint, deprimert eller kjeder deg.
• Lavkaloridiett tre uker før operasjon:
Fysisk aktivitet før operasjonen
For å sikre et varig vekttap er det viktig med regelmessig fysisk aktivitet, og det er aldri for sent å begynne. Vi anbefaler minimum 150 minutter med fysisk aktivitet per uke med moderat intensitet. Det betyr at du skal bli lett andpusten. Ved høy intensitet kan man halvere tiden.
Spisemønster
For å få et vellykket resultat etter fedmeoperasjon er det avgjørende at du forandrer spisemønster og livsstil. Mentale og kroppslige forandringer må til, derfor er det viktig å forberede seg godt. Spisemønster eller spiseatferd handler om hvordan man spiser i løpet av dagen.
Vi skiller mellom:
a) følelsesregulert spising, der mat og drikke (eks. sjokolade, is, kaker, snacks) inntas for å dempe ubehagelige følelser som indre uro, angst eller tristhet,
b) ukontrollert spising, hvor man inntar mat i ukontrollerte mengder eller har en tendens til impulsstyrt spising
c) spisebegrensning, hvor man i større eller mindre grad prøver å begrense sitt inntak av mat
En fedmeoperasjon kan gjøre det enklere å endre disse spisemønstrene, men det er viktig at du allerede før operasjonen er bevisst på hvilke spisemønstre som har preget deg og som har ført til vektøkning.
I god tid før operasjonen kan du gradvis forsøke å øve deg på bedring av spisemønstre slik at overgangen til tiden etter operasjonen ikke blir for vanskelig.
Enkelte som regulerer vanskelige følelser med mat før operasjonen, opplever nærmest en sorg over ikke å kunne trøste seg med sukker- og fettholdig mat etter operasjonen. Noen trenger derfor tett oppfølging både før og etter operasjonen for å lære seg andre måter å regulere vanskelige følelser på.
Andre gode råd i forberedelsesfasen er:
• Planlegg hvordan du skal gjennomføre forandringene
• Spis regelmessig og langsomt, tygg maten godt og øv på små porsjonsstørrelser
• Øk ditt aktivitetsnivå for å komme i bedre form
• Unngå vektøkning i påvente av operasjonen
• Røykeslutt
Forventninger om vektreduksjon etter fedmeoperasjon
Den gjennomsnittlige vektreduksjonen er 30 prosent etter gastric bypass, men det er store individuelle forskjeller. Noen går ned mer, andre mindre. Vekten vil i gjennomsnitt reduseres 1-2 kg per uke det første halvåret. 1-2 år etter operasjonen vil vekten stabilisere seg.
Spise og drikke
Du kan spise (lavkaloridiett) og drikke frem til kl. 24:00 kvelden før operasjonen.
Under
Inngrepet gjøres som kikkhullskirurgi. Dette betyr at du får noen få, små snitt i bukveggen hvor vi fører inn instrumenter og kamera. Operasjonen tar normalt en til to timer.
Under operasjonen fjerner vi cirka 80 prosent av magesekken slik at den får mer form av et rør ("sleeve" = et erme). Magesekken som er igjen stiftes sammen med avanserte kirurgiske instrumenter og huden lukkes med stifter.
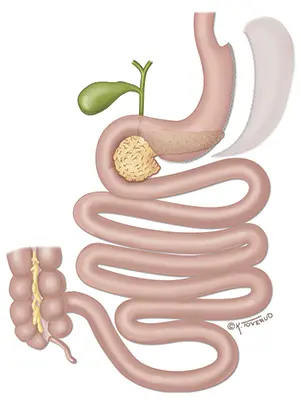
Illustrasjon: Kari C. Toverud
(Illustrasjon av Kari C. Toverud)
Etter
Etter inngrepet blir du lagt på en oppvåkningsavdeling. Her overvåker vi dine kroppsfunksjoner en stund før du får komme tilbake til sengeposten.
Behovet for overvåkning, smertelindring og antall dager på sykehuset avhenger av om du er operert laparoskopisk (kikkehull) eller med åpen kirurgi. Normalt er man innlagt en til tre dager etter en laparoskopisk operasjon og tre til fem dager etter åpen operasjon.
Vær oppmerksom
Det er mange komplikasjoner som kan oppstå etter fedmekirurgi, både på kort og på lang sikt. Tidlig etter operasjonen er blødninger, blodpropp, lekkasje fra gjenstående magesekk og infeksjoner det mest aktuelle. Faren for dødsfall i sammenheng med komplikasjoner er beregnet til under 0,1 prosent.
Ikke nøl med å kontakte lege dersom du føler deg syk eller mistenker at ikke alt er som det skal være etter operasjonen.
Kontakt
Bærum sykehus
Overvektskirurgisk seksjon, Bærum sykehus
Ventetid: 4 - 17 uker
Ventetid: 4 - 17 uker
Kontakt Overvektskirurgisk seksjon, Bærum sykehusOppmøtested
Gå inn sykehusets hovedinngang og ta personheisen bak resepsjonen til 7. etasje.
Følg skilt til kirurgisk sengepost.

Bærum sykehus
Sogneprest Munthe-Kaas vei 100
1346 Gjettum